Historia del ojo seco
El primer oftalmólogo que habló de “queratoconjuntivitis seca” fue el sueco Henrik Sjogren, que estudió la asociación entre xeroftalmía, xerostomía y dolores articulares, principalmente en mujeres. Publicó una tesis en 1933 donde se describía el síndrome que sucesivamente llevó su nombre.
En 1950 Andrew de Roetth hablaba por primera vez de “ojo seco” (dry eye), pero solo en 1995 la comisión internacional del National Eye Institute describió el Síndrome del ojo seco como un conjunto de alteraciones de la película lagrimal.
En 2017 la TFOS (Tear Film & Ocular surface Society) publicaba la última actualización de la definición de ojo seco:
"El ojo seco es una enfermedad multifactorial de la superficie ocular, que se caracteriza por una pérdida de la homeostasis de la película lagrimal y que va acompañada de síntomas oculares, en la que la inestabilidad e hiperosmolaridad de la superficie ocular, la inflamación y daño de la superficie ocular, y las anomalías neurosensoriales desempeñan papeles etiológicos."
Costes sociales del ojo seco
Una patología con una prevalencia que puede superar el 25% de la población preocupa también por los costes sociales y sanitarios. Muchos puestos de trabajo son de oficina, sentados delante de una pantalla. Sea un periodista o un empleado de un banco, puede estar fijando durante horas la pantalla con una reducción del parpadeo involuntaria. Según pasan las horas, la visión va empeorando, pican los ojos, debe cerrarlos y puede terminar el día con cefaleas. Con el paso del tiempo, estos síntomas hacen que trabajar sea menos productivo y las pérdidas se suman a los costes del tratamiento.
Si, además, consideramos que la población más afectada suelen ser pensionistas y que los tratamientos no suelen estar financiados por los seguros de salud, podemos entender el gran coste social que tiene esta patología.
Desgraciadamente es una patología en aumento y afecta también a niños. Esto se debe sobretodo al uso de pantallas tipo Ipad y móviles desde muy pequeños y al exceso de uso de la calefacción y el aire acondicionado. Desde Clinise aconsejamos que los niños vean los dibujos y el YouTube en la tele que suele estar a una distancia superior a un metro reduciendo así también el riesgo de miopía.

Cuando el ojo se seca
Para hablar de ojo seco debemos explicar primero de qué está formada la película lagrimal y cuales son las glándulas que producen cada componente.
La película lagrimal se constituye de tres capas:
- Una externa lipídica producida por las glándulas accesorias palpebrales. Es una capa muy fina, unos 100 nanómetros, y se compone principalmente de ácidos grasos y colesterol. Retrasa la evaporación de la capa acuosa, lubrica los párpados y mantiene las lágrimas sobre el borde palpebral.
- Una intermedia acuosa producida en la glándula lagrimal principal. Es la capa más gruesa (unas 7 micras), sirve para lubricar el intero globo y para transportar oxigeno al epitelio corneal. Tiene actividad antibacteriana y "lava" la superficie ocular.
- Una interna de 1-2 micras de mucina. Es una capa altamente hidrófila producida por células de la conjuntiva y sirve para que la capa acuosa se adhiera sin resbalar sobre la superficie ocular además de tener funciones antibacterianas y mecánicas.
Cada 16 minutos se renueva totalmente la película lagrimal. Para una buena visión necesitamos una composición exacta de la película lagrimal, una distribución uniforme y un parpadeo regular. Es importante que todo funcione perfectamente para mantener una imagen nítida y precisa.
Como decíamos antes, el síndrome del ojo seco es una enfermedad multifactorial. En el desarrollo del mismo influyen factores intrínsecos al propio paciente cuales enfermedades autoinmunes, cambios hormonales, patologías de la piel tipo rosácea, el sexo y el envejecimiento. Pero también influyen factores extrínsecos como:
• Ambiente y contaminación: la escasa humedad ambiental típica de oficinas o tiendas con aire acondicionado/calefacción empeoran los síntomas, al igual que la contaminación de vehículos con motor a hidrocarburos que emiten monóxido de carbono y otros derivados que pueden irritar las mucosas. Entre las partículas libres en el aire, no podemos olvidar el PM10, entre las más peligrosas y responsable de irritación ocular. Como es fácil entender, los pacientes que viven en grandes ciudades sufren más irritación ocular por contaminación.
• Rayos UVA-UVB: Las zonas de alta montaña, con mayor presencia de radiaciones ultravioletas, presentan una incidencia mayor de sequedad ocular.
• Frío y viento seco: el frío hace que el componente lipídico de la película lagrimal sea más espeso y que se distribuya peor aumentando así la evaporación.
• Sol: el calor y los rayos ultravioletas aumentan la evaporación directamente. Por esta razón, muchos pacientes notan alivio con gafas de sol.
• Estilo de vida: el uso de lentes de contacto o el trabajo continuado con pantallas alteran la película lagrimal y la superficie ocular además de provocar un parpadeo insuficiente. En particular las lentes de contacto, sean blandas o sean rígidas, si se usan en exceso absorben la lágrima y reducen la correcta oxigenación de los tejidos.
• Fármacos: muchos se han relacionado con el ojo seco con diferentes hipótesis y algunos se han demostrado en estudios científicos. Un ejemplo son los antidepresivos, antihistamínicos orales, para ansiedad, anticonceptivos, diuréticos, beta-bloqueantes, metotrexato, ciclofosfamida, aziatropina y para el tiroides.
• Cirugía ocular: todas las cirugías que alteran la superficie ocular provocan síntomas de ojo seco, la mayoría de las veces transitorios. En ocasiones los síntomas perduran y pueden ser la causa de mala visión y dolor ocular persistente.
Signos y síntomas principales del ojo seco
El ojo seco es una patología muy compleja con etiología multifactorial. Al mismo tiempo, puede manifestarse de formas muy diferentes entre pacientes. Un especialista en ojo seco debe entender y hacer entender al paciente que el lagrimeo puede ser síntoma de sequedad ocular, que el ojo rojo no es una conjuntivitis infecciosa sino una respuesta inflamatoria estéril, que el picor no es alergia y que la sensación de tener algo debajo del párpado no indica ningún cuerpo extraño.
El paciente con ojo seco puede sufrir mala visión que no mejora con sus gafas. Suele ser una mala visión “transitoria”, es decir que mejora con parpadeos frecuentes y cuando usa lágrimas artificiales.
Hay pacientes que, debido a su sequedad severa, pueden sufrir queratitis e inflamaciones severas acompañadas de fotofobia y sensibilidad excesiva a la luz. En muchas ocasiones este síntoma indica que el ojo seco necesita tratamientos más avanzados incluyendo el suero autólogo.
Un síntoma muy frecuente es el dolor ocular. Difícilmente se trata de un dolor crónico, más bien los pacientes refieren unos pinchazos seguidos de lagrimeo. No es un síntoma alarmante pero es bastante específico de ojo seco.
Pero sin duda los síntomas más frecuentes son el escozor, el picor secundario, la sensación de arenilla y el lagrimeo. Este último es el más difícil de entender para el paciente. En nuestro entorno identificamos algo seco como algo que no tiene agua. En el caso del ojo seco es bastante más complejo. En muchas ocasiones y sobretodo en los estadios iniciales del ojo seco evaporativo, el paciente tiene un suficiente volumen lagrimal pero una escasa calidad de la película lagrimal. Puede ser por alteraciones de la mucina, de las glicoproteínas o de la capa lipídica. En estos casos, la película lagrimal se desestructura y evapora rápidamente, generalmente en menos de 10 segundos. Esto puede provocar un “pinchazo” y el reflejo corneal a producir más lágrimas. En un paciente con una película lagrimal normal, no se evidencian alteraciones hasta los 15-18 segundos.
Los síntomas del ojo seco suelen ser:
• Escozor y picor ligados al cambio de la osmolaridad de la película lagrimal.
• Lagrimeo frecuente desencadenado por el viento, cambios de temperatura y humedad, humo y contaminación.
• Necesidad de frotarse los ojos.
• Dificultad para abrir los ojos por la mañana.
• Presencia de filamentos y secreciones.
• Sensación de arenilla al despertar.
Cuando el síndrome empeora aparecen:
• Sensación de cuerpo extraño.
• Fotofobia y sensibilidad a la luz.
• Dolor.
• Mala visión.
• Ojo seco al despertar.
Además de los síntomas descritos, los pacientes pueden mostrar signos más o menos específicos de ojo seco. Y al contrario de los síntomas, estos suelen ser bastante objetivos.
Los signos más frecuentes del ojo seco son:
• Parpadeo frecuente
La frecuencia normal de parpadeo varía entre 15 y 22 parpadeos por minuto. El paciente con ojo seco necesita parpadear con mayor frecuencia para restablecer la película lagrimal y mantener una buena calidad visual.
• Lagrimeo espontáneo
En algunos casos de ojo seco evaporativo, los pacientes refieren lagrimeo frecuente espontáneo y se puede objetivar un aumento del menisco lagrimal. Esto es secundario a un reflejo lagrimal activado por las alteraciones de la película lagrimal.
• Conjuntivocalasia temporal
La conjuntivocalasia es un pliegue de la conjuntiva bulbar que suele estar apoyado al borde palpebral del párpado inferior. Suele aparecer en las zonas temporales pero, a veces, ocupa todo el espacio de nasal a temporal. En casos extremos, puede operarse pero no resolvería el ojo seco.
• Enrojecimiento borde palpebral y blefaritis
Dependiendo del tipo de blefaritis, la inflamación puede interesar más la parte anterior y el borde de las pestañas o la parte posterior en correspondencia de la salida de las glándulas de Meibomio.
• Queratitis y tinción corneo-conjuntival con fluoresceina y verde lisamina
Durante la exploración es importantísimo teñir con fluoresceina la córnea para descartar lesiones epiteliales que pueden ser la vía de entrada de infecciones. En casos de queratitis, es necesario modificar el tratamiento y valorar añadir antibióticos.
• Menisco lagrimal reducido
El menisco lagrimal es el reservorio de la película lagrimal. A cada parpadeo el párpado superior “toma” un poco de menisco y lo distribuye hacia arriba. Su volumen depende sobre todo de la producción acuosa y su altura debería ser superior a 0,2 mm. Suele estar muy reducido en casos avanzados de ojo seco acueodeficiente o mixto.
Cómo se analizan la superficie ocular y las lágrimas
Desgraciadamente, la mayoría de los pacientes no acuden a un oftalmólogo especializado en ojo seco o, si lo hacen, lo hacen tarde. En muchas ocasiones ni van al oftalmólogo, quedándose con la opinión del médico de familia o del óptico con las consecuencias irreversibles que ya conocemos. En centros especializados disponemos de una tecnología muy sofisticada para el estudio del ojo seco que puede aportar mucha información y es indispensable para personalizar el tratamiento. Un ojo seco leve o en su fase preclínica es una contraindicación para cirugías refractivas o con lentes intraoculares para presbicia ya que puede empeorar a ojo seco sintomático con fracaso de la cirugía por mala visión. Un estudio completo y un tratamiento preventivo son un paso previo necesario antes de someterse a dichas cirugías.
Anamnesis, entrevista y test OSDI
Antes de pasar a la exploración, es necesario hacer unas preguntas para entender cuales son los síntomas principales y los factores de riesgo más importantes. Además, se suele hacer un cuestionario llamado Test OSDI para valorar la gravedad del cuadro.
Exploración a la lámpara de hendidura
Es la exploración base para valorar si existen otras patologías de la superficie y para tener una idea de la dinamica palpebral y lagrimal. La presencia de conjuntivocalasia es un claro indicador de sequedad ocular.
Meniscometría
El menisco lagrimal es el reservorio de lágrimas que apoyan sobre el borde palpebral e indica indirectamente la calidad de las lágrimas. Se mide su altura y su volumen.
Meibografía
Las glándulas de Meibomio son las encargadas de producir el componente lipídico de la película lagrimal. Si hay alteraciones, obstrucción, sufrimiento o atrofia de las glándulas, la calidad de las lágrimas empeora.
Interferometría
Es el estudio de la superficie de la película lagrimal. Nos ayuda a entender la calidad de la malla lipídica que protege de la evaporación natural del componente acuoso. Una malla débil o ausente indica ojo seco evaporativo o mixto por disfunción de las glándulas de Meibomio.
Tiempo de rotura lagrimal
Dicho con palabras simples, es el tiempo que aguanta la lágrima sobre la superficie ocular sin alteraciones y con una distribución homogénea. Hay diferentes formas de medirlo, el método no invasivo es el más fiable. Lo normal sería por encima de 15 segundos. Muchos pacientes con ojo seco severo no pasan de los 3-4 segundos aumentando la frecuencia de parpadeo y la visión borrosa.
Test de osmolaridad
Se analiza una pequeña cantidad de lágrima y se analiza su osmolaridad. Normalmente es alrededor de 308. Un ojo seco hiperosmolar puede ser muy sintomatico sin alteraciones importantes del volumen lagrimal.
Test de inflamación
Es un pequeño test que detecta moléculas inflamatorias en la película lagrimal. Se llaman metaloproteasas 9 (MMP-9) y son un claro indicador de ojo seco inflamatorio.
Test de Schirmer
Es una prueba altamente específica para ojos secos hipoproductivos. Se efectúa con una tira de papel de 5 mm de ancho en conjuntiva bulbar y con los ojos cerrados. La prueba dura 5 minutos. Un ojo seco severo suele tener un test de Schirmer inferior a 5mm.


Clasificación del ojo seco
Principalmente hablamos de ojo seco evaporativo y de ojo seco por deficiencia acuosa. Dentro del grupo del evaporativo incluimos las disfunciones de las glándulas de Meibomio, las alteraciones palpebrales y la dinámica del parpadeo. En el grupo del acueodeficiente incluimos sobretodo el síndrome de Sjogren y las alteraciones de las conexiones nerviosas de la superficie ocular.
Consejos útiles para los pacientes con ojo seco
Con pequeños cambios en nuestra rutina podemos aliviar y mejorar los síntomas de la sequedad ocular. Estos consejos son útiles en casos de sequedad leve, necesitando un tratamiento específico en casos de ojo seco moderado y severo.
- Evitar exposición directa al aire acondicionado o lugares con mucho viento.
- Evitar ambientes con baja humedad.
- Airear frecuentemente la casa o el lugar de trabajo .
- Reducir o eliminar la exposición al humo de tabaco.
- Evitar el uso de cremas irritantes u otros productos en la zona periocular.
- Reducir al máximo el uso de lentes de contacto.
- Higiene frecuente de la zona periocular.
- Uso de gafas de sol con filtros UVA-UVB.
- Alimentación rica en vitaminas A, B3-B6-B12 omega 3 y omega 6 (pescado azul, atún, salmón, caballa, nueces y frutos secos, fruta y legumbres, kiwi, cítricos)
- Suspender fármacos relacionados con ojo seco cuando posible.
- Usar frecuentemente lágrimas artificiales específicas para su ojo seco y evitar absolutamente suero fisiológico o lavados frecuentes que empeorarían la calidad de su lágrima.
- Valorar tratamientos perioculares en centros especializados.
¿Qué tratamiento tiene el ojo seco? ¿Cómo se cura? ¿Cuáles son las mejores gotas para ojo seco?
Durante años el síndrome de ojo seco ha sido infravalorado y “mal tratado” por médicos y oftalmólogos. Se veía como una patología crónica sin remedio farmacológico.
La realidad es que no hay un tratamiento definitivo para ojo seco, no existen las mejores lágrimas ni el mejor colirio. Desgraciadamente no tenemos una cura.
Pero gracias a la investigación y al avance de la tecnología, hoy en día somos capaces de diagnosticar correctamente el tipo de ojo seco con dispositivos extremadamente precisos que analizan la superficie ocular y las lágrimas del paciente. Además, disponemos de un abanico importante de lágrimas artificiales sin conservantes con características muy variadas, prácticamente para cada tipo de ojo seco. Conocemos los beneficios del suero autólogo como tratamiento del ojo seco severo y de la ciclosporina diluida para los casos inflamatorios, de los antibióticos con poder antiinflamatorio en casos de blefaritis y de los concentrados de plaquetas en situaciones extremas con queratitis importantes. Descubrimos la fisiología de las glándulas lagrimales y sabemos cómo activarlas con masaje, calor, luz pulsada y estimulación eléctrica QMR con Rexon Eye.
Lágrimas artificiales
Antes de hablar de lágrimas artificiales hay que aclarar algo que frecuentemente me encuentro en las consultas y, en ocasiones, hasta recomendado por oftalmólogos. El mayor error que cometen los pacientes es considerar el suero fisiológico un sustituto lagrimal. Además de sus efectos extremadamente cortos en el tiempo, es perjudicial porque lava el componente lipídico y las glicoproteinas presentes en la película lagrimal.
Aclarado esto, hablamos del punto clave: el principio activo. Que una lágrima artificial tenga ácido hialurónico no significa que sea la mejor y si dos preparados llevan ácido hialurónico no significa que sean iguales. La concentración y el peso molecular del hialurónico usado influye mucho a la hora de retener el agua y de proteger la superficie ocular, además de ser mejor o peor tolerado. En definitiva, no basta con tener ácido hialurónico. Se necesita más información.
Existen lágrimas con lípidos, osmoprotectores, aminoácidos, vitaminas … y todas difieren por algo.
En el mercado hay decenas de lágrimas artificiales con precios muy diferentes y presentaciones distintas. Su oftalmólogo especialista en ojo seco puede aconsejarle las mejores para usted. En CLINISE, en el apartado de tratamientos, encontramos las características de los principios activos de cada tipo de lágrima artificial.

Tratamiento farmacológico del ojo seco
Principalmente se trata de fármacos antiinflamatorios o inmunomoduladores como corticoides y preparados diluidos de ciclosporina. Tienen una indicaciones muy especificas como por ejemplo el síndrome de Sjogren.
Suero Autólogo y preparados plaquetarios
Se trata de colirios preparados a partir de una parte de la sangre del mismo paciente. Están particularmente indicados en ojo seco severo y con alteraciones de la superficie ocular como queratitis.
Calor, masaje y probing de las glándulas de Meibomio
Existen tratamientos muy eficaces para ojo seco con disfunción de glándulas de Meibomio leve o moderada que aplican calor y a la vez dan masajes al borde palpebral. Es un tratamiento sin complicaciones que se aplica en una sesión de menos de 30 minutos.Si están bien indicados, son muy eficaces.
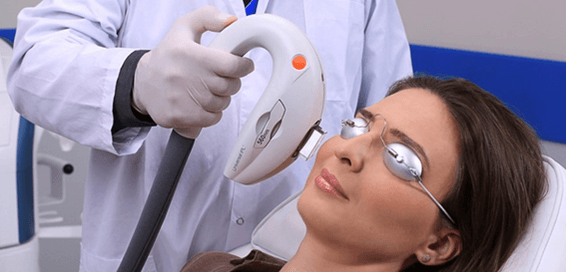
Luz pulsada IPL
Muchas veces llamado impropiamente Láser IPL, es ampliamente usado en estética facial y gracias al calor y a la estimulación fotolumínica se estimula el metabolismo de los tejidos perioculares mejorando significativamente ojos secos evaporativos y blefaritis anteriores por Demodex. Suelen necesitarse 3-4 sesiones de menos de 20 minutos. No se aconseja su uso en pacientes con pieles oscuras o con lunares sin usar protección previa.
Estimulación QMR Rexon Eye
Es lo más novedoso en el tratamiento del ojo seco. Su principio se basa en una estimulación eléctrica local que el paciente nota como calor profundo en los tejidos perioculares. Estimula la las glándulas lagrimales activando las células y el metabolismo del tejido. La misma tecnología se usa en enfermería para curar úlceras, en fisioterapia, en medicina estética y en tratamiento del dolor. En los estudios publicados hay una mejoría significativa de la sintomatología en un 85% de los pacientes con resultados duraderos. Nuestra experiencia refleja los resultados presentes en la bibliografía. Está indicado para los dos tipos principales de ojo seco: el evaporativo y el acueodeficiente. Se necesitan 4 sesiones de menos de 30 minutos cada una.

Sondaje con cánulas de Maskin
En disfunciones glandulares severas con obstrucción de las mismas, hay que practicar un sondaje con cánulas específicas que mejoran significativamente el cuadro clínico. Es un procedimiento bastante delicado y suele necesitar una sola sesión de menos de una hora.
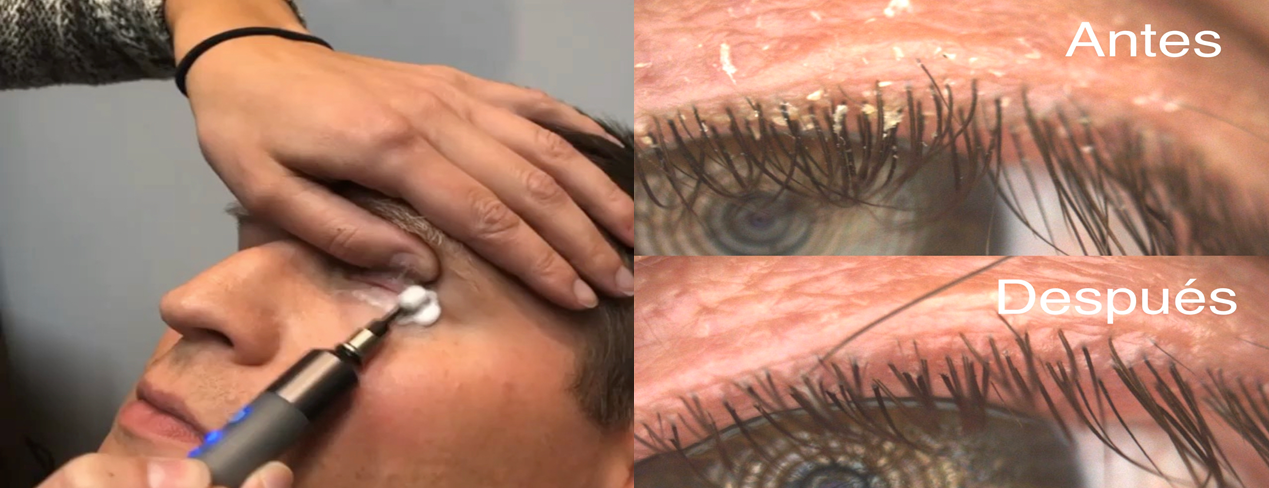
Microexfoliación palpebral Blephex
Existen blefaritis, muchas veces acompañadas por orzuelos, secundarias a alteraciones del biofilm y a parasitosis de Demodex. Suelen manifestarse con pequeña caspa sobre las pestañas o sobre los cristales. Otras veces, en casos severos, con verdaderas costras a la base de las pestañas. La microexfoliación palpebral Blephex es el novedoso tratamiento que limpia el borde palpebral mejorando los síntomas de sequedad ocular y evitando la aparición de orzuelos. Es indoloro y dura menos de 30 minutos. Suele repetirse cada 6 meses para mantener una correcta higiene palpebral.
No te conformes con la valoración de un oftalmólogo general, pide consulta a un especialista en ojo seco CLINISE.
Tratamientos para el ojo seco
LAS MEJORES LÁGRIMAS ARTIFICIALES CON ÁCIDO HIALURÓNICO
LAS MEJORES LÁGRIMAS ARTIFICIALES SIN ÁCIDO HIALURÓNICO
LAS MEJORES LÁGRIMAS ARTIFICIALES TIPO GEL O NOCTURNAS
LAS MEJORES LÁGRIMAS ARTIFICIALES LIPÍDICAS
LOS MEJORES TRATAMIENTOS PARA LOS PÁRPADOS Y LA BLEFARITIS
Estila Meibopatch / Meibopatch /Theraperl